नर्सिंग होम में टेलीमेडिसिन कार्यक्रम कैसे लागू करें: चरण-दर-चरण गाइड
चरण 1: अपनी क्लीनिकल आवश्यकताओं और वर्तमान बुनियादी ढाँचे का मूल्यांकन करें
EHPAD निवासियों को विशेषज्ञ डॉक्टरों तक तत्काल पहुँच की आवश्यकता होती है। एक औसत प्रतिष्ठान में प्रति निवासी प्रति वर्ष 3.2 आपातकालीन कक्ष यात्राएँ होती हैं। उचित दूरस्थ परामर्श क्षमताओं के साथ आधे से बचा जा सकता है।
चुनौती केवल टेली-परामर्श प्रदान करने के इच्छुक डॉक्टरों को खोजने की नहीं है। यह एक क्लीनिकल वर्कफ़्लो बनाने की है जो वास्तव में सुबह 2 बजे एक चिकित्सा संकट के दौरान काम करता है, जब आपकी ड्यूटी पर मौजूद नर्स को कार्डियोलॉजी की राय की आवश्यकता होती है और सुबह की मुलाक़ात तक प्रतीक्षा नहीं कर सकती।
अपने सबसे अधिक बार-बार होने वाले विशेष रेफ़रल्स के साथ शुरू करें। पिछले 12 महीनों के अपने डेटा का विश्लेषण करें। आप किन विशेषताओं को सबसे अधिक बार बुलाते हैं? कार्डियोलॉजी, पल्मोनोलॉजी, और मनोचिकित्सा अधिकांश प्रतिष्ठानों के लिए आम तौर पर सबसे ऊपर आती हैं।
तत्काल परामर्शों के लिए अपनी वर्तमान प्रक्रिया का दस्तावेज़ीकरण करें। एक विशेषज्ञ तक पहुँचने में कितना समय लगता है? शाम और सप्ताहांत में क्या होता है? वास्तविक वर्कफ़्लो का मानचित्रण करें जिसका आपकी नर्सें पालन करती हैं जब उन्हें क्लीनिकल राय की आवश्यकता होती है।
अपने मौजूदा तकनीकी बुनियादी ढाँचे का मूल्यांकन करें:
इंटरनेट कनेक्टिविटी: आपको प्रति समवर्ती परामर्श न्यूनतम 2 Mbps अपलोड स्पीड की आवश्यकता है। पीक घंटों के दौरान अपने बैंडविड्थ का परीक्षण करें, केवल शांत अवधि के दौरान नहीं।
हार्डवेयर इन्वेंटरी: उपलब्ध टैबलेट, कंप्यूटर, और मोबाइल उपकरणों की गिनती करें। उनकी आयु और उनके ऑपरेटिंग सिस्टम की संगतता पर ध्यान दें।
तकनीक के साथ कर्मचारियों की सहजता: अपने नर्सिंग कर्मचारियों का ईमानदारी से सर्वेक्षण करें। 30 साल के अनुभव वाली 68 वर्षीय हेड नर्स क्लीनिकल बुद्धिमत्ता लाती है लेकिन अतिरिक्त तकनीकी प्रशिक्षण की आवश्यकता हो सकती है।
भौतिक स्थान संबंधी विचार: वीडियो परामर्शों के लिए उपयुक्त शांत क्षेत्रों की पहचान करें। मरीज़ों के कमरे काम करते हैं, लेकिन आपको पारिवारिक सम्मेलनों और संवेदनशील चर्चाओं के लिए भी स्थानों की आवश्यकता होती है।
चरण 2: अपने कार्यक्रम के लक्ष्य और दायरा परिभाषित करें
अपने टेलीमेडिसिन कार्यक्रम के लिए विशिष्ट और मापने योग्य लक्ष्य निर्धारित करें। « मरीज़ों की देखभाल में सुधार » जैसे अस्पष्ट लक्ष्यों से बचें। इसके बजाय ठोस परिणामों को लक्षित करें:
- 6 महीनों में आपातकालीन स्थानांतरणों को 25% कम करें
- तत्काल मामलों के लिए 30 मिनट में विशेष परामर्श प्राप्त करें
- श्वसन संक्रमण के लिए औसत प्रवास अवधि को 2 दिनों तक कम करें
- टेलीहेल्थ परामर्शों के लिए मरीज़ संतुष्टि स्कोर 90% से ऊपर बनाए रखें
निर्धारित करें कि आप शुरू में कौन सी सेवाएँ प्रदान करेंगे। अधिकांश सफल EHPAD कार्यक्रम इनसे शुरू होते हैं:
तत्काल परामर्श सेवाएँ: छाती के दर्द और अतालता के लिए कार्डियोलॉजी, श्वसन संकट के लिए पल्मोनोलॉजी, व्यवहार संबंधी आपात स्थितियों के लिए मनोचिकित्सा।
नियमित विशेष अनुवर्ती: मधुमेह प्रबंधन के लिए एंडोक्राइनोलॉजी, पुरानी गुर्दे की बीमारी के लिए नेफ्रोलॉजी, घाव के विशेषज्ञ।
प्राथमिक देखभाल कवरेज: घंटों के बाहर चिकित्सा कवरेज, दवा समायोजन, तीव्र रोगों का प्रबंधन।
अपनी मरीज़ आबादी को सावधानीपूर्वक चुनें। ऐसे निवासियों के साथ शुरू करें जो वीडियो कॉल में भाग ले सकते हैं और जिनके पास सहायता के लिए परिवार के सदस्य उपलब्ध हैं। एक बार जब आपके कर्मचारियों ने तकनीक के साथ आत्मविश्वास हासिल कर लिया है तो डिमेंशिया वाले मरीज़ों तक विस्तार करें।
चरण 3: अपना तकनीकी प्लेटफ़ॉर्म और चिकित्सा उपकरण चुनें
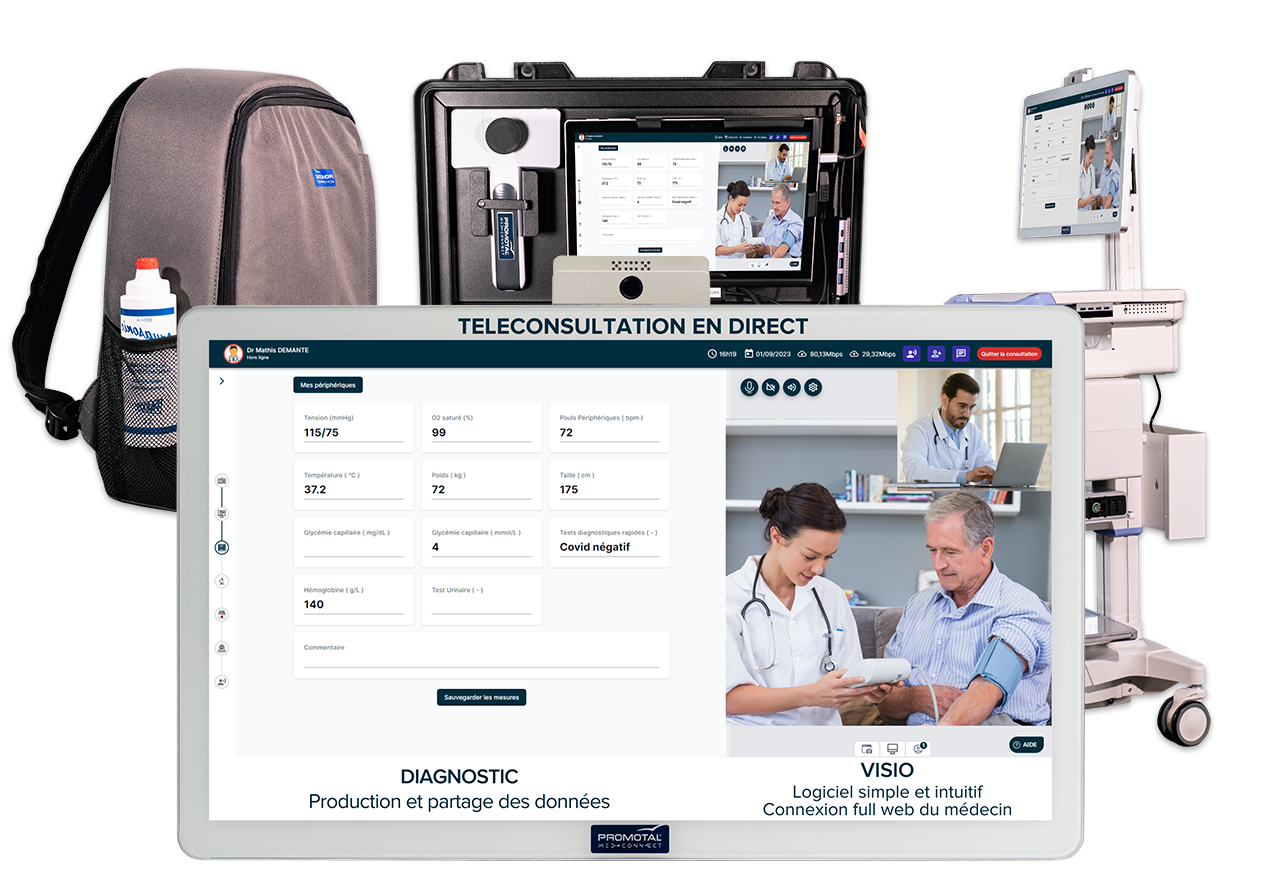
आपके टेलीमेडिसिन प्लेटफ़ॉर्म को केवल वीडियो कॉल से अधिक प्रबंधित करना चाहिए। हृदय आपातकाल के दौरान, आपको वीडियो कनेक्शन बनाए रखते हुए कार्डियोलॉजिस्ट को लाइव प्रसारित ईसीजी डेटा की आवश्यकता होती है। विशेषज्ञ को रीयल टाइम में लय का ट्रेस देखना चाहिए, 20 मिनट बाद फ़ैक्स की हुई कॉपी प्राप्त नहीं करनी चाहिए।
प्लेटफ़ॉर्म की आवश्यक विशेषताएँ:
- रिकॉर्डिंग क्षमताओं के साथ HIPAA/HDS अनुरूप वीडियो कॉन्फ़्रेंसिंग
- आपके मौजूदा इलेक्ट्रॉनिक स्वास्थ्य रिकॉर्ड्स के साथ एकीकरण
- महत्वपूर्ण संकेतों, ईसीजी, और डिजिटल स्टेथोस्कोप के लिए चिकित्सा उपकरण कनेक्टिविटी
- नर्सिंग कर्मचारियों के लिए मोबाइल संगतता
- 24/7 तकनीकी सहायता
चिकित्सा उपकरण आवश्यकताएँ:
ऐसे उपकरण चुनें जो सीधे आपके टेलीमेडिसिन प्लेटफ़ॉर्म के साथ एकीकृत हों। अलग एप्लिकेशन की आवश्यकता वाले स्वतंत्र उपकरण आपात स्थितियों के दौरान वर्कफ़्लो में बाधाएँ पैदा करते हैं।
डिजिटल स्टेथोस्कोप: श्वसन और हृदय मूल्यांकन के लिए आवश्यक। ऐसे उपकरणों की तलाश करें जो वीडियो कॉल के दौरान रीयल टाइम में ऑडियो प्रसारित करते हैं।
12-लीड ईसीजी क्षमता: छाती के दर्द और अतालता के मूल्यांकन के लिए महत्वपूर्ण। ईसीजी को 5 सेकंड में मरीज़ के रिकॉर्ड में स्वचालित रूप से अपलोड होना चाहिए।
महत्वपूर्ण संकेत मॉनिटर: रक्तचाप, पल्स ऑक्सीमेट्री, और स्वचालित डेटा कैप्चर के साथ तापमान माप।
मोबाइल कार्ट या पोर्टेबल किट: आपके नर्सिंग कर्मचारियों को गतिशीलता की आवश्यकता है। एक कार्ट निर्धारित परामर्शों के लिए काम करता है, लेकिन आपको मरीज़ के बिस्तर के पास आपात स्थितियों के लिए पोर्टेबल उपकरणों की भी आवश्यकता होती है।
MedConnect जैसे प्लेटफ़ॉर्म इन सभी घटकों को एक एकल क्लीनिकल वर्कफ़्लो में एकीकृत करते हैं। ईसीजी दूरस्थ डॉक्टर को लाइव प्रसारित होता है जबकि परामर्श वीडियो बिना रुकावट के जारी रहता है। मरीज़ों की देखभाल के दौरान एप्लिकेशन के बीच कोई स्विचिंग नहीं।
चरण 4: नियामक अनुपालन और डॉक्यूमेंटेशन सुनिश्चित करें
EHPAD में टेलीमेडिसिन के लिए कई नियामक ढाँचों के सख़्त पालन की आवश्यकता होती है। आपके ARS, HAS, और मान्यता निकायों की सभी की विशिष्ट आवश्यकताएँ हैं।
अनुपालन की आवश्यक बातें:
- सभी वीडियो और डेटा प्रसारणों के लिए एंड-टू-एंड एन्क्रिप्शन
- परामर्श रिकॉर्डिंग्स का सुरक्षित भंडारण
- वीडियो कॉल के दौरान गोपनीयता प्रोटोकॉल पर कर्मचारी प्रशिक्षण
- सभी तकनीक प्रदाताओं के साथ उप-संविदाकरण अनुबंध
लाइसेंस सत्यापन: पुष्टि करें कि दूरस्थ डॉक्टरों के पास Ordre बोर्ड में वैध पंजीकरण हैं।
डॉक्यूमेंटेशन आवश्यकताएँ:
प्रत्येक टेलीमेडिसिन परामर्श को मरीज़ के रिकॉर्ड में उचित डॉक्यूमेंटेशन की आवश्यकता होती है। शामिल करें:
- परामर्श की तारीख़, समय, और अवधि
- भाग लेने वाले स्वास्थ्य पेशेवर
- नैदानिक परिणाम और सिफ़ारिशें
- सभी प्रसारित डायग्नोस्टिक डेटा (ईसीजी, महत्वपूर्ण संकेत)
- अनुवर्ती देखभाल योजना
सहमति प्रक्रिया: टेलीमेडिसिन सेवाओं के लिए स्पष्ट सहमति प्रक्रियाएँ विकसित करें। मरीज़ों और परिवारों को समझना चाहिए कि तकनीक कैसे काम करती है और रिकॉर्ड किए गए परामर्शों के संबंध में उनके अधिकार क्या हैं।
गुणवत्ता आश्वासन प्रोटोकॉल: टेलीमेडिसिन परामर्शों की नियमित समीक्षा स्थापित करें। नैदानिक परिणामों, मरीज़ संतुष्टि, और तकनीकी प्रदर्शन की निगरानी करें।
चरण 5: कर्मचारी प्रशिक्षण कार्यक्रम विकसित करें
आपके नर्सिंग कर्मचारी कार्यक्रम की सफलता निर्धारित करते हैं। उन्हें तकनीक के साथ आत्मविश्वास और विभिन्न क्लीनिकल परिदृश्यों के लिए स्पष्ट प्रोटोकॉल की आवश्यकता होती है।
तकनीकी प्रशिक्षण घटक:
- प्लेटफ़ॉर्म नेविगेशन और बुनियादी ट्रबलशूटिंग
- चिकित्सा उपकरणों का उपयोग और डेटा प्रसारण
- ऑडियो और वीडियो गुणवत्ता का अनुकूलन
- तकनीकी विफलता के मामले में बैकअप प्रक्रियाएँ
क्लीनिकल वर्कफ़्लो प्रशिक्षण:
सामान्य परिदृश्यों के लिए विशिष्ट प्रोटोकॉल बनाएँ:
छाती दर्द प्रोटोकॉल: 12-लीड ईसीजी प्राप्त करें, डिजिटल स्टेथोस्कोप कनेक्ट करें, दवा सूची इकट्ठा करें, संभावित स्थानांतरण आदेशों के लिए तैयार रहें।
श्वसन संकट प्रोटोकॉल: ऑक्सीजन संतृप्ति की जाँच करें, डिजिटल स्टेथोस्कोप के माध्यम से फेफड़ों की आवाज़ें, अंतिम छाती के एक्स-रे की उपलब्धता, चल रहे श्वसन उपचार।
व्यवहार संबंधी आपातकाल प्रोटोकॉल: मरीज़ और कर्मचारियों की सुरक्षा सुनिश्चित करें, हाल की दवा परिवर्तन इकट्ठा करें, परिवार के संपर्क विवरण, मनोरोग इतिहास।
निरंतर प्रशिक्षण आवश्यकताएँ:
पहले छह महीनों के दौरान मासिक योग्यता मूल्यांकन की योजना बनाएँ। केवल तकनीकी प्रदर्शनों पर नहीं, बल्कि वास्तविक परिदृश्यों पर ध्यान केंद्रित करें। आपके रात के कर्मचारियों को दिन के कर्मचारियों के समान प्रशिक्षण की तीव्रता की आवश्यकता है।
चरण 6: विशेषज्ञ नेटवर्क और शेड्यूलिंग स्थापित करें
दूरस्थ विशेषज्ञों के साथ संबंध बनाने के लिए नौकरी के विज्ञापन प्रकाशित करने से अधिक की आवश्यकता है। विशेषज्ञों को आपके प्रतिष्ठान की मरीज़ आबादी और इसकी क्लीनिकल क्षमताओं को समझना चाहिए।
भर्ती रणनीतियाँ:
EHPAD अनुभव वाले विशेषज्ञों को लक्षित करें। वे कई कोमॉर्बिडिटीज़ वाले बुज़ुर्ग देखभाल की अनूठी चुनौतियों को समझते हैं।
प्रतिस्पर्धी मुआवज़ा संरचनाएँ प्रदान करें। कई विशेषज्ञ प्रति घंटा दरों के बजाय प्रति परामर्श शुल्क पसंद करते हैं।
शेड्यूलिंग और उपलब्धता:
तत्काल परामर्शों के लिए स्पष्ट कवरेज शेड्यूल स्थापित करें। आपके निवासी सप्ताहांत में हुए छाती के दर्द के मूल्यांकन के लिए सोमवार सुबह तक प्रतीक्षा नहीं कर सकते।
जब प्राथमिक विशेषज्ञ उपलब्ध न हों तो वृद्धि प्रोटोकॉल बनाएँ। प्रत्येक विशेषता के लिए बैकअप कवरेज व्यवस्था की योजना बनाएँ।
संचार प्रोटोकॉल:
परिभाषित करें कि कब टेलीमेडिसिन बनाम टेलीफ़ोन परामर्श बनाम व्यक्तिगत यात्राओं का उपयोग करना है। सभी क्लीनिकल प्रश्नों को वीडियो परामर्श की आवश्यकता नहीं होती।
प्रतिक्रिया समय की अपेक्षाएँ स्थापित करें: आपात स्थितियों के लिए तत्काल, तत्काल प्रश्नों के लिए 2 घंटों के भीतर, नियमित परामर्शों के लिए उसी दिन।
चरण 7: गुणवत्ता निगरानी और निरंतर सुधार लागू करें
EHPAD संचालन के लिए मायने रखने वाले विशिष्ट मेट्रिक्स ट्रैक करें:
नैदानिक परिणाम:
- कार्यान्वयन से पहले और बाद में आपातकालीन स्थानांतरण दर
- सामान्य रोगों के लिए प्रवास अवधि
- दवा समायोजन समय
- विशेष रेफ़रल पूर्णता दर
परिचालन मेट्रिक्स:
- विशेष परामर्श तक औसत समय
- तकनीकी अनुपलब्धता की घटनाएँ
- टेलीमेडिसिन वर्कफ़्लो के साथ कर्मचारी संतुष्टि
- मरीज़ और परिवार संतुष्टि स्कोर
वित्तीय प्रभाव:
- पारंपरिक विशेषज्ञ यात्राओं की तुलना में प्रति परामर्श लागत
- परिवहन व्यय में कमी
- टाली गई आपातकालीन कक्ष फ़ीस
- तेज़ क्लीनिकल निर्णय लेने के माध्यम से कर्मचारी ओवरटाइम में कमी
नियमित कार्यक्रम समीक्षा:
नर्सिंग नेतृत्व, समन्वयक चिकित्सक, और भाग लेने वाले विशेषज्ञों के साथ मासिक समीक्षा करें। तकनीकी समस्याओं को तुरंत और क्लीनिकल वर्कफ़्लो समस्याओं को 48 घंटों के भीतर संबोधित करें।
चरण 8: अपने कार्यक्रम को मापें और विस्तारित करें
एक देखभाल इकाई या विशिष्ट मरीज़ आबादी के साथ शुरू करें। संस्थागत स्तर पर परिनियोजन से पहले साबित करें कि अवधारणा काम करती है।
विस्तार संबंधी विचार:
प्रदर्शित आवश्यकताओं और सफल पायलट परिणामों के आधार पर विशेषता सेवाएँ जोड़ें। एक साथ सभी विशेषताओं को लॉन्च करने का प्रयास न करें।
पारिवारिक संचार के लिए टेलीमेडिसिन का विस्तार करने पर विचार करें। दूरस्थ पारिवारिक सम्मेलन यात्रा बाधा को कम करते हैं और भागीदारी बढ़ाते हैं।
विशेषज्ञ साझाकरण के लिए अन्य EHPAD के साथ साझेदारी का अन्वेषण करें। एक क्षेत्रीय कार्डियोलॉजी कार्यक्रम कई प्रतिष्ठानों की अधिक प्रभावी ढंग से सेवा कर सकता है।
तकनीकी अपग्रेड:
नियमित हार्डवेयर प्रतिस्थापन चक्रों की योजना बनाएँ। चिकित्सा उपकरण और मोबाइल उपकरण हर 3 से 5 वर्षों में बदले जाने चाहिए।
प्लेटफ़ॉर्म अपडेट और नई सुविधाओं के साथ अद्यतन रहें। टेलीमेडिसिन तकनीक तेज़ी से विकसित हो रही है।
दीर्घकालिक रोग प्रबंधन के लिए मरीज़ टेली-निगरानी के साथ एकीकरण पर विचार करें। महत्वपूर्ण संकेतों की निरंतर निगरानी प्रारंभिक विशेषज्ञ हस्तक्षेप को ट्रिगर कर सकती है।
कार्यान्वयन की सामान्य चुनौतियाँ और समाधान
तकनीक के प्रति कर्मचारियों का प्रतिरोध: व्यावहारिक प्रशिक्षण और सहकर्मी मार्गदर्शन के माध्यम से चिंताओं को सीधे संबोधित करें। तकनीक के साथ सहज कर्मचारियों को अतिरिक्त सहायता की आवश्यकता वालों के साथ जोड़ें।
इंटरनेट कनेक्टिविटी समस्याएँ: अनावश्यक इंटरनेट कनेक्शन में निवेश करें। आपका टेलीमेडिसिन कार्यक्रम एकल इंटरनेट सेवा प्रदाता पर निर्भर नहीं हो सकता।
विशेषज्ञ उपलब्धता: प्रत्येक विशेषता में कई प्रदाताओं के साथ संबंध विकसित करें। एकल-प्रदाता व्यवस्थाएँ कवरेज में अंतर पैदा करती हैं।
मरीज़ और परिवार स्वीकृति: उन परिवारों के साथ शुरू करें जो पहले से ही वीडियो कॉल के साथ सहज हैं। प्रारंभिक अपनाने वालों की सफलताएँ व्यापक भागीदारी को प्रोत्साहित करती हैं।
नियामक अनुपालन की जटिलता: टेलीमेडिसिन नियमों से परिचित स्वास्थ्य देखभाल वकीलों के साथ काम करें। आवश्यकताएँ अक्सर बदलती रहती हैं।
एक टिकाऊ टेलीमेडिसिन कार्यक्रम का निर्माण
सफल EHPAD टेलीमेडिसिन कार्यक्रमों के लिए प्रशासन, क्लीनिकल कर्मचारियों, और तकनीक भागीदारों से निरंतर प्रतिबद्धता की आवश्यकता होती है। प्रशिक्षण और उपकरणों में प्रारंभिक निवेश आपातकालीन स्थानांतरणों में कमी, तेज़ क्लीनिकल निर्णय लेने, और बेहतर मरीज़ परिणामों के माध्यम से लाभ देता है।
आपके निवासी अनावश्यक अस्पताल स्थानांतरणों के आघात के बिना विशेष देखभाल तक पहुँच के योग्य हैं। एक अच्छी तरह से कार्यान्वित टेलीमेडिसिन कार्यक्रम आपके प्रतिष्ठान द्वारा माँगे जाने वाले क्लीनिकल मानकों को बनाए रखते हुए यह पहुँच प्रदान करता है।
कुंजी ऐसी तकनीक चुनना है जो आपके मौजूदा क्लीनिकल वर्कफ़्लो में फ़िट हो, बजाय इसके कि आपके नर्सिंग कर्मचारियों के लिए अतिरिक्त चरण बनाए। जब ईसीजी मरीज़ के रिकॉर्ड में स्वचालित रूप से अपलोड होता है जबकि कार्डियोलॉजिस्ट रीयल टाइम में लय की जाँच करता है, तो आपने एक सच्चा क्लीनिकल एकीकरण हासिल किया है।
Ready to discover MedConnect?
Request a personalized demo and see how the platform adapts to your practice.
Request a demo